Ung thư tuyến thượng thận phòng ngừa và điều trị toàn diện
Ung thư tuyến thượng thận (Adrenal cancer) là một loại ung thư hiếm gặp, bắt nguồn từ tuyến thượng thận – hai cơ quan nhỏ nằm phía trên thận, có vai trò sản xuất hormone quan trọng như cortisol, adrenaline và aldosterone. Theo Hiệp hội Ung thư Hoa Kỳ (ACS), ung thư tuyến thượng thận chỉ chiếm khoảng 0,2% tổng số ca ung thư, với khoảng 200-300 ca mới được chẩn đoán mỗi năm tại Mỹ. Tại Việt Nam, dù ít phổ biến, bệnh vẫn gây lo ngại vì khó phát hiện sớm và có thể dẫn đến rối loạn hormone nghiêm trọng.
Ung thư tuyến thượng thận là gì?
Ung thư tuyến thượng thận, hay còn gọi là ung thư vỏ thượng thận (Adrenocortical carcinoma – ACC), xảy ra khi các tế bào ác tính phát triển trong vỏ tuyến thượng thận – phần ngoài của tuyến, chịu trách nhiệm sản xuất hormone steroid. Loại ung thư này khác với các khối u lành tính (adenoma) ở tuyến thượng thận, vốn phổ biến hơn và thường không nguy hiểm.
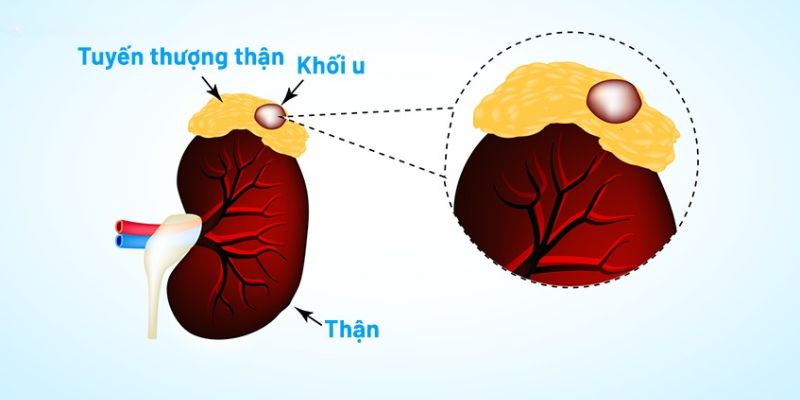
Phân loại ung thư tuyến thượng thận
- Ung thư hoạt động nội tiết: Sản xuất quá mức hormone (cortisol, aldosterone, hoặc hormone giới tính), gây rối loạn cơ thể.
- Ung thư không hoạt động nội tiết: Không sản xuất hormone, thường khó phát hiện hơn.
Tại sao ung thư tuyến thượng thận nguy hiểm?
- Hiếm gặp và khó chẩn đoán: Triệu chứng mơ hồ, dễ nhầm với các bệnh khác.
- Tỷ lệ sống thấp ở giai đoạn muộn: Theo ACS, tỷ lệ sống sót 5 năm chỉ khoảng 15% nếu ung thư di căn.
- Ảnh hưởng hormone: Gây hội chứng Cushing, tăng huyết áp hoặc thay đổi giới tính thứ phát.
Nguyên nhân gây ung thư tuyến thượng thận là gì?
Nguyên nhân chính xác của ung thư tuyến thượng thận chưa được xác định, nhưng một số yếu tố nguy cơ có thể làm tăng khả năng mắc bệnh:
- Yếu tố di truyền: Một số hội chứng di truyền như Li-Fraumeni (đột biến gen TP53, tăng nguy cơ 10-15 lần) và Beckwith-Wiedemann (tăng nguy cơ 5-10%) có liên quan đến ung thư tuyến thượng thận. Ngoài ra, nếu trong gia đình có người mắc bệnh ung thư nội tiết, nguy cơ mắc bệnh cũng cao hơn.
- Tuổi tác và giới tính: Bệnh thường xuất hiện nhiều ở trẻ dưới 5 tuổi và người trên 40 tuổi. Phụ nữ có nguy cơ mắc cao hơn nam giới với tỷ lệ khoảng 1,5:1.
- Bệnh lý nền: Một số bệnh như u tủy thượng thận (pheochromocytoma) hoặc tăng sản thượng thận bẩm sinh có thể làm tăng nguy cơ tiến triển thành ung thư.
- Yếu tố môi trường: Việc tiếp xúc lâu dài với hóa chất độc hại như amiăng có thể góp phần làm tăng nguy cơ ung thư tuyến thượng thận, mặc dù chưa có bằng chứng xác thực hoàn toàn.
Việc hiểu rõ các yếu tố nguy cơ có thể giúp phát hiện sớm và có biện pháp phòng ngừa phù hợp.
Bảng: Yếu tố nguy cơ và mức độ ảnh hưởng
| Yếu tố nguy cơ | Mức độ tăng nguy cơ | Nguồn tham khảo |
|---|---|---|
| Đột biến gen TP53 | 10-15 lần | NCI, 2021 |
| Hội chứng Beckwith | 5-10% | Cancer Research UK, 2020 |
| Giới tính nữ | 1,5 lần | ACS, 2022 |
| Tiền sử gia đình | 2-3 lần | Mayo Clinic, 2021 |
Triệu chứng của ung thư tuyến thượng thận là gì?
Triệu chứng ung thư tuyến thượng thận phụ thuộc vào việc khối u có sản xuất hormone hay không. Dưới đây là các dấu hiệu chính:
Với ung thư hoạt động nội tiết:
- Hội chứng Cushing: Tăng cân vùng mặt và thân, mặt tròn, da mỏng, yếu cơ (do thừa cortisol – gặp ở 50% bệnh nhân, theo NCI).
- Hội chứng Virilization: Rậm lông, giọng trầm, rối loạn kinh nguyệt ở phụ nữ (do thừa hormone giới tính).
- Tăng huyết áp: Do aldosterone tăng cao.
Với ung thư không hoạt động nội tiết:
- Đau bụng hoặc lưng: Khi khối u lớn chèn ép cơ quan lân cận.
- Sụt cân không rõ nguyên nhân: Gặp ở 30-40% trường hợp giai đoạn muộn.
- Sốt hoặc mệt mỏi kéo dài: Dấu hiệu toàn thân.
Nếu bạn nhận thấy các triệu chứng bất thường, đặc biệt là khối u ở bụng hoặc rối loạn hormone, hãy đi khám ngay.

Làm thế nào để chẩn đoán ung thư tuyến thượng thận?
Chẩn đoán ung thư tuyến thượng thận cần các xét nghiệm chuyên sâu để phân biệt với u lành tính, bao gồm:
- Chụp CT hoặc MRI: Xác định vị trí, kích thước khối u và mức độ lan rộng. Phương pháp này có độ nhạy 90-95%, giúp đánh giá chính xác tình trạng của tuyến thượng thận.
- Xét nghiệm hormone: Kiểm tra nồng độ cortisol, adrenaline, aldosterone trong máu hoặc nước tiểu (24 giờ) để phát hiện sự rối loạn nội tiết. Khoảng 80% trường hợp ung thư tuyến thượng thận có hoạt động nội tiết bất thường.
- Sinh thiết: Lấy mẫu mô từ khối u để kiểm tra tế bào ác tính, tuy nhiên phương pháp này ít được sử dụng do nguy cơ làm lan tế bào ung thư.
- Chụp PET scan: Đánh giá khả năng ung thư đã di căn đến gan, phổi hoặc xương.
Theo Hiệp hội Ung thư Hoa Kỳ (ACS), khoảng 60-70% bệnh nhân ung thư tuyến thượng thận được phát hiện ở giai đoạn muộn (III-IV), làm giảm cơ hội điều trị hiệu quả. Do đó, việc thăm khám và phát hiện sớm có vai trò quan trọng trong cải thiện tiên lượng bệnh.
Các giai đoạn của ung thư tuyến thượng thận là gì?
Ung thư tuyến thượng thận được chia thành 4 giai đoạn:
| Giai đoạn | Mô tả | Tỷ lệ sống 5 năm (ACS, 2022) |
|---|---|---|
| I | Khối u <5 cm, chưa lan | 60-80% |
| II | Khối u >5 cm, chưa lan | 50-60% |
| III | Lan đến hạch hoặc mô lân cận | 20-40% |
| IV | Di căn xa (gan, phổi, xương) | 5-15% |
Tiên lượng phụ thuộc vào kích thước khối u và khả năng phẫu thuật.
Điều trị ung thư tuyến thượng thận như thế nào?
Điều trị ung thư tuyến thượng thận thường kết hợp nhiều phương pháp tùy theo giai đoạn bệnh và tình trạng sức khỏe của bệnh nhân. Các phương pháp chính bao gồm:
- Phẫu thuật (Adrenalectomy): Cắt bỏ tuyến thượng thận và mô xung quanh là phương pháp điều trị chính, giúp loại bỏ khối u. Ở giai đoạn I-II, phẫu thuật có thể nâng tỷ lệ sống sót lên 60-80%.
- Hóa trị: Sử dụng thuốc như Mitotane để kiểm soát ung thư di căn và tiêu diệt tế bào ung thư. Tuy nhiên, phương pháp này có thể gây tác dụng phụ như buồn nôn, mệt mỏi, và rụng tóc.
- Xạ trị: Giúp giảm kích thước khối u hoặc kiểm soát triệu chứng, đặc biệt hữu ích trong giai đoạn muộn khi không thể phẫu thuật.
- Liệu pháp hormone: Dùng thuốc như Ketoconazole để ức chế sản xuất hormone tuyến thượng thận, giúp giảm triệu chứng do khối u gây ra.
- Chăm sóc giảm nhẹ: Áp dụng cho bệnh nhân giai đoạn cuối nhằm giảm đau, cải thiện chất lượng cuộc sống.
Theo Lancet Oncology (2020), kết hợp Mitotane và phẫu thuật có thể tăng tỷ lệ sống sót thêm 10-15% ở giai đoạn III. Việc lựa chọn phương pháp điều trị phụ thuộc vào mức độ tiến triển của bệnh và đánh giá từ bác sĩ chuyên khoa.
Làm sao để phòng ngừa ung thư tuyến thượng thận?
Do ung thư tuyến thượng thận là bệnh hiếm gặp và có liên quan nhiều đến yếu tố di truyền, việc phòng ngừa chủ yếu tập trung vào phát hiện sớm và kiểm soát yếu tố nguy cơ, bao gồm:
- Khám sức khỏe định kỳ: Nếu có tiền sử gia đình mắc bệnh, nên thực hiện siêu âm bụng hoặc xét nghiệm hormone để phát hiện bất thường sớm.
- Kiểm tra di truyền: Xét nghiệm các gen TP53 hoặc RET nếu nghi ngờ có hội chứng ung thư gia đình, giúp đánh giá nguy cơ mắc bệnh.
- Hạn chế tiếp xúc với hóa chất độc hại: Tránh làm việc trong môi trường có amiăng, hóa chất công nghiệp hoặc các chất có thể gây đột biến gen.
- Theo dõi bệnh lý nội tiết: Điều trị sớm các rối loạn hormone hoặc u lành tuyến thượng thận để giảm nguy cơ tiến triển thành ung thư.
Việc tầm soát và phát hiện sớm đóng vai trò quan trọng trong việc cải thiện tiên lượng và giúp điều trị bệnh hiệu quả hơn.
Những ai có nguy cơ cao mắc ung thư tuyến thượng thận?
- Trẻ em dưới 5 tuổi và người lớn trên 40 tuổi.
- Người mang đột biến gen TP53 hoặc có hội chứng di truyền (Li-Fraumeni, Beckwith-Wiedemann).
- Phụ nữ (nguy cơ cao hơn nam giới 1,5 lần – ACS, 2022).
- Người có tiền sử gia đình mắc ung thư nội tiết.
Câu hỏi thường gặp (Q&A) khác
Ung thư tuyến thượng thận có chữa được không?
Có, nếu phát hiện ở giai đoạn I-II và phẫu thuật kịp thời, tỷ lệ chữa khỏi lên đến 60-80%.
Triệu chứng tăng cân có phải luôn là ung thư không?
Không, tăng cân có thể do nhiều nguyên nhân (béo phì, hội chứng Cushing lành tính), nhưng cần kiểm tra nếu kèm dấu hiệu khác.
Ung thư tuyến thượng thận có di truyền không?
Có, khoảng 10-15% trường hợp liên quan đến yếu tố di truyền, đặc biệt với đột biến TP53.
Ung thư tuyến thượng thận là một căn bệnh hiếm nhưng nghiêm trọng, đòi hỏi sự chú ý đặc biệt đến triệu chứng và yếu tố nguy cơ. Dù khó phòng ngừa hoàn toàn, việc phát hiện sớm qua khám định kỳ và điều trị kịp thời có thể cải thiện đáng kể tiên lượng. Nếu bạn nghi ngờ mình có nguy cơ, hãy tham khảo ý kiến bác sĩ để được tư vấn và kiểm tra.
Biên tập nội dung: Nhà Thuốc Hồng Ân
Tài liệu tham khảo
- American Cancer Society (ACS). “Adrenal Cancer Overview 2022.”
- National Cancer Institute (NCI). “Adrenocortical Carcinoma Treatment.”
- Lancet Oncology. “Mitotane Therapy Outcomes,” 2020.
- Cancer Research UK. “Genetic Syndromes and Adrenal Cancer,” 2020.
- Mayo Clinic. “Adrenal Cancer Symptoms and Diagnosis,” 2021.